かつて肝硬変は、一度なってしまったら二度と元の肝臓には戻らない「肝疾患の終末像」とされ、「不治の病」というイメージが強くありました。
しかしその一方で、近年は原因となるB型・C型肝炎や生活習慣に対する治療が進歩し、一部の患者さんでは肝臓の状態が改善しうることが分かってきています。
ただし、ここには重要なポイントがあります。
「治る」という言葉が、
- 患者さんがイメージする「新品の肝臓に戻る」
- 医学的な意味での「原因がなくなり、進行が止まり、一部は改善する」
のどちらを指しているかで、意味合いが変わってしまうのです。
この記事では、現在の医学にもとづいて
- 肝硬変が「どこまで良くなる可能性があるのか」
- 標準治療と再生医療・先進医療の違い
- どこまでが期待できて、どこからがまだ「研究段階」なのか
を、公的ガイドラインや学会の情報をもとに、公平に解説します。
※この記事は疾患啓発を目的としています
結論|肝硬変は「全部が治る時代」ではないが、良くできる可能性が広がっている
まず結論からお伝えすると、肝硬変は現在でも「完全に元の肝臓に戻せる病気」ではありません。
しかし、原因(ウイルス・アルコール・脂肪肝など)に対する治療や生活改善によって、進行を止めたり、一部で肝機能や線維化の指標が改善することが報告されているのも事実です。
「治る」の2つの意味
肝硬変の話で「治った」「治る時代」と言うとき、よく混ざっているのが次の2つです。
- 原因が治る(進行が止まる)
例:C型肝炎ウイルスがDAAと呼ばれる飲み薬で体内から排除される/B型肝炎ウイルスの増殖が核酸アナログで強く抑えられる、など。 - 肝臓そのものが少しずつ回復・改善する
原因を抑えた結果、時間をかけて線維化(硬くなった部分)の程度が軽くなり、肝機能が改善してくるケースがある、という意味です。
患者さんの多くがイメージする「治る」は②ですが、医学的なエビデンスとして言えるのは、
「①原因を抑えることで病気の進行を止め、②一部の症例では肝機能や線維化指標が改善しうる」というレベルです(参考:日本肝臓学会 肝硬変・C型肝炎・B型肝炎ガイドライン)。
運命を分ける「代償性」と「非代償性」
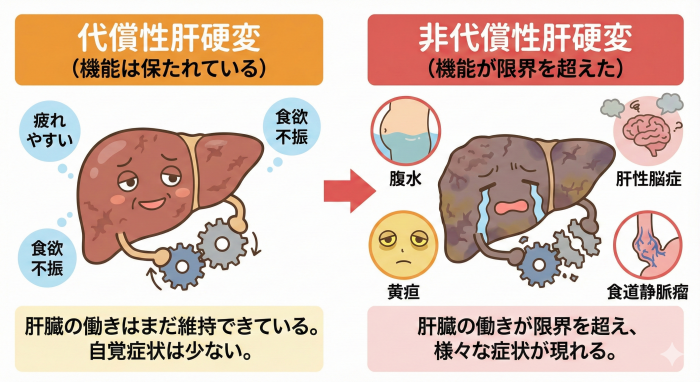
肝硬変は、肝臓の機能の保たれ具合によって大きく2段階に分けられます。
- 代償性肝硬変(初期〜中期)
肝臓の機能がまだある程度保たれており、自覚症状が少ない段階。
この時期に原因治療(断酒、ウイルス治療、脂肪肝への対応など)を行うことで、長期的に生活していける可能性が十分にあります。
検査値や画像検査上、線維化が改善したと報告される例もあります。 - 非代償性肝硬変(中期〜末期)
黄疸・腹水・浮腫・肝性脳症など、肝不全にともなう症状が出ている段階。
この段階から完全に正常な肝臓へ戻すことは非常に困難とされています。
しかし、治療により症状が落ち着き、より安定した状態(代償状態に近い状態)を目指すことは可能です(いわゆる「再代償化」を目標とした治療)。
なぜ「不治の病」が「治る」と言われるようになったのか ― 3つの変化
肝硬変が改善する可能性があると言われるようになった背景には、3つの要因があります。
1. ウイルス性肝炎治療の進歩(飲み薬でウイルスを排除)
日本では、肝硬変や肝がんの大きな原因がB型・C型肝炎ウイルスです。
- C型肝炎
日本肝臓学会C型肝炎治療ガイドラインによると、DAAと呼ばれる直接作用型抗ウイルス薬によるIFNフリー治療では、初回治療例で95%以上のウイルス排除率が得られるとされています。 - B型肝炎
B型肝炎治療ガイドラインでは、核酸アナログ製剤などによってウイルスの増殖を強く抑え、肝炎の活動性や線維化の進展を抑えることで肝不全や肝がん発症を抑止することが治療目標とされています。
ウイルスの攻撃が止まることで、肝臓の炎症が落ち着き、肝臓自体が持つ再生力が働きやすくなります。
これが「飲み薬で治る時代」というキャッチコピーの背景にある事実です(参考:肝炎情報センターC型肝炎ページ)。
2. 「肝硬変でも線維化は改善し得る」と分かってきた
従来は、肝硬変にまで進んだ線維化(コラーゲンが沈着して肝臓が硬くなった状態)は不可逆と考えられてきました。
しかし、ウイルス性肝炎に対する抗ウイルス治療や、アルコール性肝疾患での断酒によって、
- 肝線維化の指標が軽くなった
- 肝機能が改善し、非代償化を阻止できた
といった臨床研究が多数報告されるようになり、「肝硬変でも一部は可逆的である」という見方が広がっています。
3. 再生医療・新薬などの先進医療が登場しつつある
さらに、肝硬変に対して
- 自分の骨髄細胞や幹細胞を投与する再生医療
- 新しい作用機序をもつ薬剤
などの研究・臨床試験が進められています。
現時点では研究・自由診療の領域にあるものも多く、標準治療として確立しているとは言えませんが、「標準治療を尽くしたうえでの追加選択肢」として検討される場面が出てきています。
標準治療と再生医療・先進医療 ― どう違う?
肝硬変における現在の治療法について解説します。
まず最優先すべきは「標準治療」
ここでいう「標準治療」とは、日本肝臓学会などのガイドラインで推奨される、エビデンスにもとづいた保険診療の治療を指します。
主な柱は次の通りです。
- 原因に対する治療
- B型肝炎:核酸アナログ製剤によるウイルス増殖の抑制
- C型肝炎:DAA(経口抗ウイルス薬)によるウイルス排除
- アルコール:断酒指導・依存症治療
- 脂肪肝・NASH:減量・糖尿病や脂質異常症の治療 など
- 肝硬変に対する薬物療法・栄養療法
- 腹水に対する利尿薬、肝性脳症に対する薬物療法 など
- 栄養評価と、分割食・就寝前軽食・BCAA製剤 などを用いた栄養療法(サルコペニア対策)(参考:肝硬変診療ガイドライン2020、関連総説)。
- 肝がんの早期発見・治療
- 肝硬変では肝がん発症リスクが高いため、定期的なエコーやCT・MRI、腫瘍マーカー検査などでサーベイランスが推奨されます。
- 肝硬変では肝がん発症リスクが高いため、定期的なエコーやCT・MRI、腫瘍マーカー検査などでサーベイランスが推奨されます。
多くの患者さんは、このような標準治療をしっかり継続することで病気の進行を抑え、長期の生活を目指していくことが可能です。
再生医療・先進医療の「リアル」
一方、再生医療(自己骨髄細胞投与、幹細胞治療など)は、主に
- 標準治療を行っても肝機能の改善が乏しい
- 非代償性肝硬変で腹水や倦怠感などが続く
といった方を対象に、研究・臨床試験や自由診療として行われていることが多い治療です。
一部の研究では、アルブミン値上昇や生活の質(QOL)の改善が報告されていますが、症例数・観察期間・比較試験の点で、標準治療ほどのエビデンスがあるわけではありません。
また、多くが保険適用外であり、高額な自己負担になる点も重要です。
「誰にでも確実に効く魔法の治療」ではなく、「標準治療を尽くしたうえで、主治医や専門医とよく相談して検討する追加オプション」という位置づけで考えるのが現時点では妥当です。 (参考:肝硬変診療ガイドライン2020、再生医療関連解説)
肝硬変の原因別・ステージ別に見る「どこまで良くなる可能性があるか」
原因やステージ別に、どのような改善が期待できるかを解説します。
アルコール性肝硬変
アルコール性肝硬変の最大の治療は、何よりも断酒の継続です。
断酒により、肝機能や合併症が改善し、予後が大きく良くなることが知られています。
個人差はありますが、腹水や黄疸が改善し、日常生活や仕事に復帰できるケースも少なくありません。
一方で、「数値が良くなったから少しなら飲んでもよい」という考え方は非常に危険で、再飲酒により急速に悪化することが報告されています。
「治る」=「お酒なしで健康的な生活を取り戻すこと」と捉え直すことが、とても大切です。
ウイルス性肝炎(C型・B型)由来の肝硬変
- C型肝炎
DAAによる治療により、ほとんどの方でウイルスを排除できるようになっています。
代償性肝硬変でも内服可能な薬剤が登場し、予後の改善が期待できるとされています。 - B型肝炎
核酸アナログ製剤によりウイルスの増殖を長期的に抑え、肝炎の活動性や線維化の進展を抑制することが治療目標です。
ただし、ウイルスがコントロールされても、既に肝硬変に至っている方では、肝がん発症リスクはゼロにはならないため、定期的な画像検査・血液検査によるフォローが必要とされています。
非代償性肝硬変(腹水・黄疸がある状態)からの「再代償化」
非代償性肝硬変は、黄疸・腹水・肝性脳症などが出現している状態で、これまで「手の打ちようがない」と考えられてきました。
しかしガイドラインでは、
- 原因治療(ウイルス治療、断酒など)
- 栄養療法・薬物療法の最適化
- 必要に応じた先進治療や肝移植評価
を組み合わせることで、症状が落ち着き、より安定した状態に戻ること(再代償化)を目指す方針が示されています。
「完全に元通りの肝臓に戻る」とまでは言えませんが、「諦めずに治療を続けることで、生活の質や予後を改善できる可能性はある」というのが、現在のエビデンスにもとづく現実的なメッセージです。
今日からできる肝臓ケア ― 食事・生活習慣・受診のポイント
今日から取り組める肝臓ケアの方法を紹介します。
食事と栄養(サルコペニア対策・夜食療法)
肝硬変の方では、
- エネルギー不足
- タンパク質不足
- 筋肉量の低下(サルコペニア)
が予後に大きく影響することが分かっています。
ガイドラインなどで推奨されるポイント(個々の指示は必ず主治医に確認してください):
- 塩分制限:腹水がある方では、1日6g未満などの制限が指示されることが多い。
- 分割食・就寝前軽食(レイト・イブニング・スナック):
夜間の飢餓状態を避けるため、就寝前に軽い炭水化物やBCAAを摂ることが推奨される場合があります。 - 良質なたんぱく質の確保:動物性・植物性たんぱく質をバランス良く摂り、筋肉量の維持を図る。
避けたいもの・注意したいもの
- アルコール:アルコール性肝硬変はもちろん、他の原因でも原則として禁酒が推奨されます。
- 自己判断の健康食品・サプリメント:一部のサプリメントや健康食品が肝障害の原因になることがあり、公的情報でも注意喚起されています。
「肝臓に良い」と宣伝されるものでも、濃縮成分が負担になる場合があります。
必ず主治医に相談し、自己判断での長期服用は避けることが大切です。
>>肝硬変で食べてはいけないもの完全ガイド|病状別NG食品と「肝臓に良い」の誤解通院・フォローアップの重要性
肝硬変のこわい点は、「かなり悪くなるまで症状が少ない」ことです。
自覚症状がなくても、3〜6か月ごとの血液検査・画像検査は継続しましょう。
ウイルスが陰性化しても、肝硬変に至っている場合には、肝がんサーベイランスの継続が推奨されます。
治験に参加するのも一つの方法
病院で直接治療を受ける以外に、治験に参加するというのもひとつの手段です。
日本では肝硬変でお悩みの方に向け治験が行われています。
治験ジャパンでも治験協力者を募集しています。
例えば過去には東京や神奈川、大阪などの施設で行われた試験もありました。
治験にご参加いただくメリットとして挙げられるのは、主に下記3点です。
- ・最新の治療をいち早く受けられることもある
- ・専門医によるサポート、アドバイスが受けられる
- ・治療費や通院交通費などの負担を軽減する目的で負担軽減費が受け取れる
ご自身の健康に向き合うという意味でも、治験という選択肢を検討してみるのも良いでしょう。
実施される試験は全て、安全に配慮された状況下で行われます。
>>治験ジャパン新規登録はこちら<<肝硬変に関するよくある疑問
肝硬変に関するよくある疑問について解説します。
Q. 肝硬変と診断されました。余命はどれくらいですか?
A. 個々の状態によって大きく異なり、一概には言えません。
肝硬変の予後は、
- 代償性か非代償性か
- Child-Pugh分類(A・B・C)などの重症度
- 原因(アルコール/ウイルス/脂肪肝など)
- 治療・生活習慣の改善状況
によって大きく変わります。代償期かつ適切な治療・生活管理が行われている場合、長期にわたって生活できる方も少なくありません。
具体的な年数は、採血や画像検査の結果も含めて主治医と個別に相談するのが最も正確です。
Q. 「肝硬変が治った」という話は、本当なのでしょうか?
A. 「原因が治った/進行が止まった」ケースと、「肝機能や線維化が改善した」ケースがあります。
- C型肝炎がDAAで陰性化した
- B型肝炎のウイルスがよく抑えられている
- 断酒や減量により検査値や線維化マーカーが改善した
といった意味で「治った」と表現されることがあります。
ただし、すでに肝硬変に至っている場合、完全に正常な肝臓に戻ったとまでは言えないことが多く、肝がんリスクも一定程度残るため、定期的なフォローが必要です。
Q. 再生医療は誰でも受けられますか?
A. 対象は限られており、現時点では「研究・自由診療」の位置づけの治療も多いです。
- 肝がんの合併がないこと
- 全身状態・肝機能が一定以上保たれていること
などの条件が設けられている場合があり、全ての患者さんが対象になるわけではありません。
また、効果や安全性については、今後もエビデンスの蓄積が必要とされています。
Q. アルコール性肝硬変で数値が良くなりました。少しならお酒を飲んでも大丈夫ですか?
A. 原則として「いいえ」です。
アルコール性肝疾患では、断酒の継続が予後改善の大前提です。
一度改善した後に再飲酒すると、短期間で再び悪化することが知られています。
「少しくらいなら」という自己判断は禁物です。
断酒継続が難しい場合は、専門外来や依存症支援の窓口に相談しましょう。
まとめ|「治る時代」の光と影を正しく理解するために
肝硬変は今も重い病気であり、完全に元の肝臓に戻せるケースばかりではありません。
しかし、
- B型・C型肝炎に対する抗ウイルス療法
- アルコール性肝疾患に対する断酒
- 栄養療法・薬物療法の進歩
などにより、病状の進行を抑え、肝機能や線維化の改善を目指せる症例が確実に増えてきています。
その意味で、「肝硬変でも、適切な治療と生活改善によって良くできる可能性が広がっている時代」であることは確かです。
一方で、高額な自由診療に飛びつく前に、まずは標準治療が十分に行われているか、公的な情報やガイドラインに基づいた説明かどうかを確認することが大切です。
参考資料・文献一覧
- 日本消化器病学会・日本肝臓学会『肝硬変診療ガイドライン2020(改訂第3版)』
- 日本肝臓学会『C型肝炎治療ガイドライン(第8.x版・簡易版)』
- 日本肝臓学会『B型肝炎治療ガイドライン(第4版・簡易版)』
- 肝炎情報センター「肝硬変」「C型肝炎」各ページ.
- 厚生労働省「肝炎対策の推進に関する基本的な指針」
- 国立がん研究センター がん情報サービス「肝臓がん(肝細胞がん)」
- 東京医科歯科大学(現 東京科学大学)「肝硬変について」
関連記事
